Onlangs is de naamswijziging van Somatisch Onvoldoende verklaarde Lichamelijke Klachten (SOLK) naar Aanhoudende Lichamelijke Klachten (ALK) bekend gemaakt door het CCE. Lekker belangrijk? Ja, toch wel. Ik verwacht dat de term Aanhoudende Lichamelijke Klachten ter vervanging van SOLK ons allemaal wat gaat opleveren in de praktijk. Voor mijzelf als vitaliteitstherapeut verandert er inhoudelijk niet veel, maar de boodschap naar mijn cliënten en de communicatie met collega’s in de zorg verandert wel degelijk. Het zal even tijd nodig hebben voordat dit overal doorgevoerd is, maar uiteindelijk zal het leiden tot meer begrip en erkenning. Waarom ALK? Wat is er mis met SOLK?
Als je kijkt naar de term ALK, kan iedereen zich een voorstelling maken van wat Aanhoudende Lichamelijke Klachten zijn. Somatisch Onvoldoende verklaarde Lichamelijke Klachten daarentegen, is een lange term waar je je tong onderweg meerdere keren over kunt breken en bovendien voor de meeste mensen minder begrijpelijk. Daarnaast houdt SOLK als benaming het dualistisch mensbeeld – de scheiding tussen lichaam en geest – onbedoeld in stand. Hier hebben we in de boeken al jaren geleden afscheid van genomen, maar in de dagelijkse praktijk is dit nog steeds de normaalste gang van zaken. Ik zal dit toelichten aan de hand van een cliëntverhaal.
Aanhoudende Lichamelijke Klachten (ALK) sturen je van het kastje naar de muur
Een aantal jaren geleden had het gezin van Sharon allemaal de griep te pakken. Vervelend, maar gelukkig gaat het weer over. Althans, dat is wel wat je zou verwachten. Iedereen was op een gegeven moment ook weer aan de beterende hand, alleen Sharon bleef een grieperig gevoel houden in haar hele lichaam. Overal pijntjes en ze werd ook veel sneller moe dan voorheen. Toch maar even naar de huisarts dus. Die stelde haar gerust dat er niets aan de hand was en dat de één nou eenmaal langer klachten houdt dan de ander. Goed eten en drinken en voldoende slapen luidde het advies, evenals bij de afspraken die volgden.

“SOLK ofzo?”
Sharon baalde ervan want ze kwam voorheen nooit bij de huisarts en had nu het gevoel de deur plat te lopen. Stelde ze zich dan aan? Nee, de klachten die ze had waren niet normaal, zo zeiden ook haar man, ouders en vrienden. Sterker nog; het leek zelfs erger te worden, dus drong ze toch maar aan op een uitgebreide bloedtest. Die uitslag was prima. Geen verhoogde ontstekingswaarden of vitaminetekorten, helemaal niets. Ze vertelde de huisarts dat ze op internet had gelezen dat veel mensen denken lichamelijk iets te mankeren terwijl het psychisch blijkt te zijn, maar dat zij zeker wist dat haar klachten geen psychische oorzaak konden hebben. Er volgde een moeilijk verhaal over “SOLK ofzo?”, aldus Sharon. Ze snapte niet echt wat er gezegd werd, maar haar huisarts zou een doorverwijzing in orde maken voor een reumatoloog. Dat stelde haar toch enigszins gerust.
Reumatoloog onderzoekt fibromyalgie
Een maand later bracht ze samen met haar man een bezoek aan de reumatoloog. De pijn in haar lichaam was inmiddels zo heftig dat ze nog maar weinig deed op een dag. Soms zat er een goede dag tussen waardoor ze dacht dat de ellende eindelijk voorbij was. Een dag later bleek die gedachte dan weer een grote illusie te zijn. Een nacht lekker doorslapen, daar hoopte ze elke avond weer op. Hoe moe ze ook was, ze kon de slaap toch vaak niet vatten. Elk hoofdkussen die ze op proef mocht testen van de meest dure beddenzaken, gaven geen verlichting voor haar stijve en pijnlijke nekspieren. De reumatoloog kon ook geen somatische afwijkingen vinden en gaf aan dat ze mogelijk fibromyalgie had, maar sprak dit wel uit met een lichte twijfel. Er moest toch nog meer onderzocht worden door een andere specialist.

Neuroloog sluit Myalgische Encefalomyelitis (ME) uit
Dat bracht Sharon op een nieuwe doorverwijzing, ditmaal naar de neuroloog. De heftige reacties van haar lichaam op lichte inspanning, kon de reumatoloog niet volledig plaatsen in het plaatje van fibromyalgie. Ook de vermoeidheid was iets wat de boventoon begon te voeren de laatste tijd. Bij de neuroloog werd onderzocht of ze Myalgische Encefalomyelitis had. De weken gingen voorbij en na nog meer onderzoeken bleek ze ook niet in het plaatje van ME te passen. De arts noemde het ‘goed nieuws’ aangezien ze hartstikke gezond bleek te zijn. Sharon viel in een zwart gat en vroeg zich af of ze het zich dan toch allemaal had ingebeeld.
Even was ze helemaal klaar met al die artsen. De dagen die volgden bracht ze grotendeels door in haar bed en ze werd steeds somberder. Toen haar werkgever begon aan te dringen dat ze nu wel moest gaan starten met re-integratie, sloeg de paniek toe. Sharon bracht weer een bezoek aan de huisarts. Haar eigen huisarts bleek op vakantie te zijn dus ze werd ontvangen door een waarnemend huisarts.
“Gelukkig was dit wel een aardige man en hij had ook alles gelezen van de artsen in het ziekenhuis. Hij zei dat mijn klachten geen lichamelijke oorzaak hadden en stelde voor om naar een psycholoog te gaan. Ik bleek dus toch één van die mensen te zijn waarbij het tussen de oren zit”, vertelde Sharon me tijdens ons eerste gesprek met de tranen stromend over haar wangen. Braaf volgde ze het advies van de huisarts op en kwam vervolgens op een wachtlijst van 6 maanden te staan.

Op naar de psycholoog
Nadat er 5 maanden verstreken waren, werd Sharon gebeld dat er iemand was uitgevallen en dat ze een afspraak kon inplannen. Na de intake begon ze aan een multidisciplinaire ACT-behandeling van 12 weken. ACT staat voor Acceptance and Commitment Therapy. Elke week had ze groepstherapie van een psycholoog met een paar andere vrouwen. “Tijdens die sessies ging het vooral om het leren omgaan met onze klachten. Dat vond ik best lastig omdat ik het gewoon nog steeds niet begrijp waar het vandaan komt. Alleen hadden we het daar nooit over. We leerden om meer bezig te gaan met dingen waar we wel invloed op hadden en dus niet op onze klachten” Aansluitend aan die sessie gingen ze samen de oefenzaal in met een PMT-er (psychomotorisch therapeut) en een fysiotherapeut. Ook had ze elke week een individueel gesprek met de psycholoog.
“Die groepsdingen vond ik verschrikkelijk, maar de gesprekken met de psycholoog zonder anderen erbij waren wel fijn. Zij heeft mij geleerd dat ik er mag zijn zoals ik ben, al vind ik dat soms nog wel moeilijk om dat ook zo te voelen. Ik kan nu wel beter omgaan met mijn klachten en ik focus me meer op de dingen waar ik wel invloed op heb. Niet met dat meditatiegedoe hoor, want dat vind ik zo zweverig.”
Dat is natuurlijk heel fijn dat dit haar wel iets op heeft geleverd, maar toch bleef ze zoekende en kwam via een kennis van haar bij mij terecht. Sharon zat nog steeds in de ziektewet, had nog steeds evenveel pijn en ze was nog altijd even moe. Medisch gezien werd er dus geen enkele afwijking gevonden en nu ze ook psychische hulp had gehad, kreeg ze na 3 maanden de boodschap dat dit het was. Ze moest ermee leren leven. Alles wat ze kon doen had ze gedaan, ze konden haar niet verder helpen. Sharon snapte er niets meer van. Waarom had zij wel al die klachten die ze kreeg tijdens de griep behouden en de rest van haar gezinsleden niet?

Leren leven met Aanhoudende Lichamelijke Klachten (ALK), hoe dan?
Een denkfout die veel wordt gemaakt, is dat we er automatisch vanuit gaan dat wanneer er geen biologische oorzaak gevonden kan worden, dat het dan psychisch moet zijn. Als er niets wordt gevonden in het bloed, niet bij inwendig onderzoek en ook niet op röntgenfoto’s, CT- en de MRI-scans, betekent dit niet automatisch dat het psychisch is. De boodschap krijgen dat je ‘ermee moet leren leven’ is nogal wat. Want daarmee wordt gezegd dat het nooit meer over zal gaan, maar dat is lang niet voor iedereen het geval. Twee derde van de mensen met ALK herstelt na verloop van tijd namelijk wel. Ik zeg dus absoluut niet dat de klachten volledig verdwijnen, maar we kunnen wel degelijk werken aan vermindering van klachten.
Ondanks dat we niet alles weten over de ontstaanswijze van Aanhoudende Lichamelijke Klachten, weten we ook heel veel wel. De factoren die we kennen, plaatsen we grotendeels binnen het biopsychosociale model. Daarnaast moeten we ook de voorspellende delen uit het somatosensorisch systeem meenemen die zorgen voor een risico-inventarisatie. Biopsychosociaal houdt in dat er biologische, psychologische en sociale factoren een rol kunnen spelen. Als vitaliteitstherapeut hanteer ik hierin echter een sociopsychobiologische aanpak aangezien we inmiddels weten dat het ‘socio’ deel het belangrijkste blijkt te zijn voor ons als mensen. Wil je meer lezen over de achtergrond hiervan, neem eens een kijkje in mijn blog over motivatie.
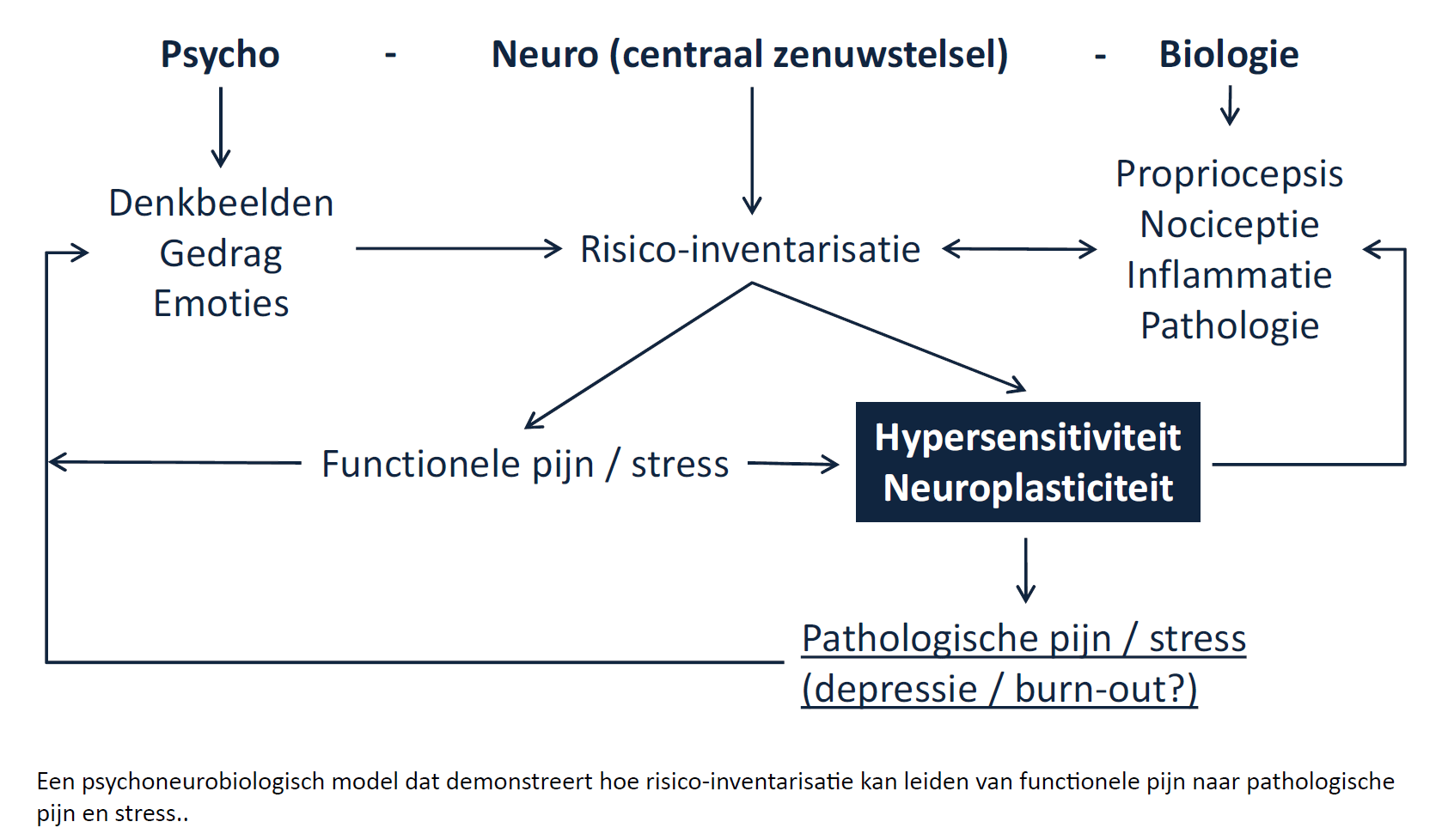
Bron: Chivo redactie, 2021
Aanhoudende Lichamelijke Klachten (ALK) en biopsychosociale factoren
Bij biologische factoren kun je denken aan een verandering in het immuunsysteem nadat je de griep hebt gehad zoals bij Sharon, of een hoge spierspanning die je misschien je hele leven al hebt. Ook wonden en botbreuken vallen onder biologische factoren. Meer psychologisch is bijvoorbeeld de neiging hebben om altijd maar door te gaan, of moeite hebben met het uiten van emoties. Dan hebben we nog de sociale factoren. Voel je je verbonden met mensen en heb je het idee dat ze jou begrijpen? Ook is het belangrijk om te kijken hoe je bent opgegroeid. Hoe gingen je ouders bijvoorbeeld om met pijn, angst en vermoeidheid? Werd je bij het minste of geringste enorm vertroeteld en kreeg je alles aangereikt? Moest je je niet aanstellen, stoppen met huilen en gewoon doorgaan? Of was het ergens tussenin?
Dit zijn slechts een paar voorbeelden, maar het mag duidelijk zijn dat er honderden biopsychosociale factoren zijn. Een oorzaak kan en mag niet gezocht worden in één van de deelgebieden. Bij ieder persoon leidt weer een andere combinatie van factoren tot Aanhoudende Lichamelijke Klachten (ALK). Daarnaast hebben de factoren onderling ook vaak een wisselwerking. Als we weten dat de klachten niet alleen maar psychisch of somatisch te verklaren zijn en dat er vele biopsychosociale factoren een rol spelen, waarom noemen we het dan Somatisch Onvoldoende verklaarde Lichamelijke Klachten (SOLK)? De nadruk ligt dan op het gegeven dat de oorzaak onbekend is ondanks dat we dus ook heel veel wél weten.
Geen enkelvoudige verklaring voor Aanhoudende Lichamelijke Klachten (ALK)
Je hoort veel verschillende verklaringen voorbij komen. Sommige mensen denken dat het allemaal terug te brengen is tot een op hol geslagen immuunsysteem. Ook wordt er gesproken over onderdrukte emoties die tot uiting moeten komen en zich uiten in lichamelijke klachten. Een veelgehoorde verklaring is dat het een gevolg is van stress door de snel veranderende wereld waar we in leven. Voor sommige mensen kunnen dit best verklaringen zijn voor hun klachten, maar het is veel te simpel om de denken dat één verklaring zou gelden voor zo’n grote groep mensen. Gemiddeld 40% van de huisartsbezoeken betreft mensen met Aanhoudende Lichamelijke Klachten (ALK) en voor medisch specialisten loopt dit zelfs op richting de 60%.
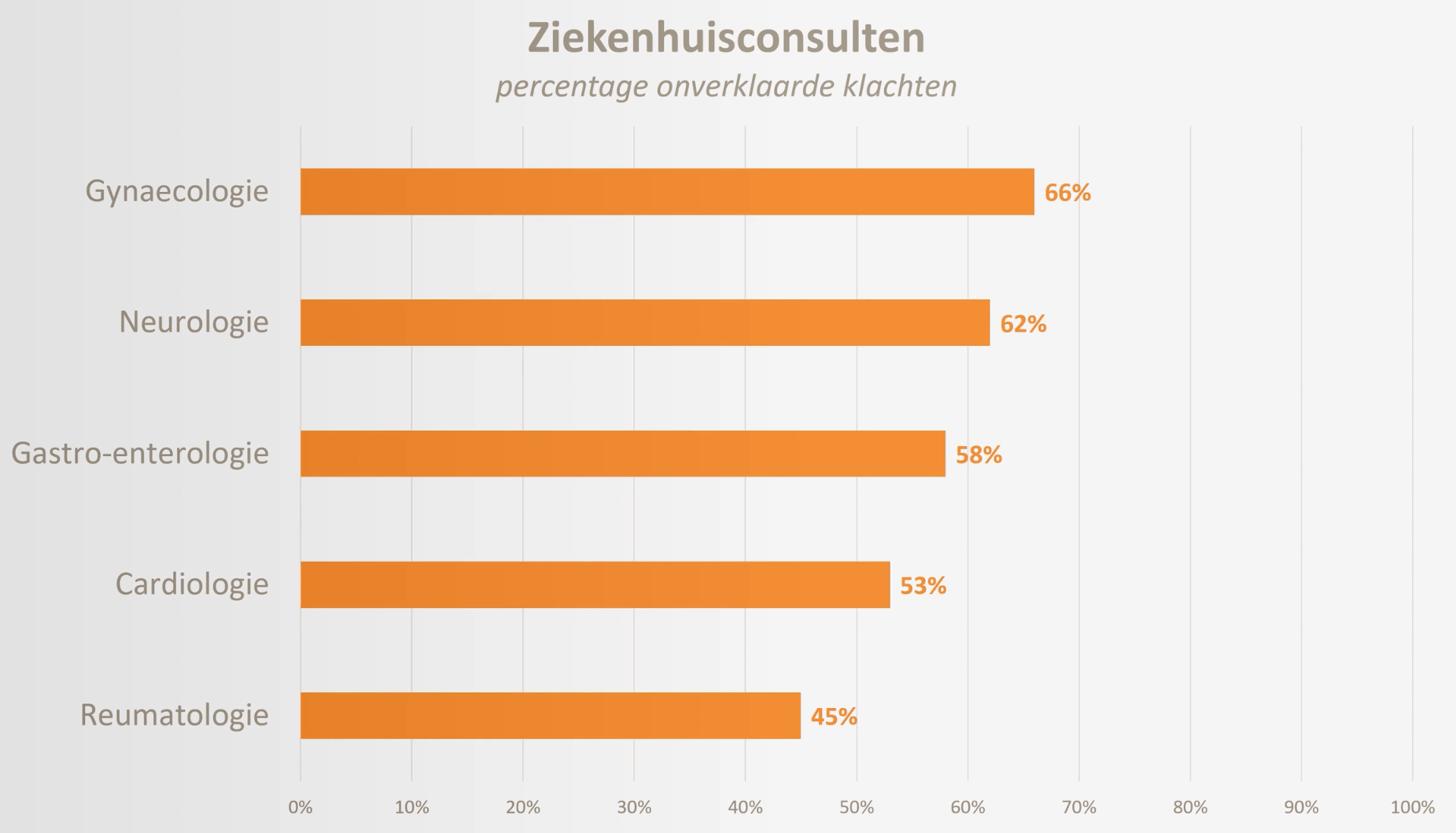
Bron: L. Tak, CCE Podium, 2021.
Nu denk je misschien: ‘huh, als er zo veel mensen last hebben van Aanhoudende Lichamelijke Klachten (ALK), waarom ken ik dan niemand die dat heeft?’ Dat komt omdat iedereen er weer een andere naam aan geeft. Wanneer er onvoldoende verklaringen zijn voor de klachten, dan worden ze geclusterd tot een collectie van symptomen, ook wel een ‘syndroom’ genoemd. Deze ALK-syndromen worden vaak gekoppeld aan een medisch specialisme. Een reumatoloog spreekt van fibromyalgie, een internist van chronisch vermoeidheidssyndroom (CVS) en een maag- darm- leverarts van prikkelbaar darm syndroom (PDS). Het zijn functioneel somatische syndromen. Veel Aanhoudende Lichamelijke Klachten (ALK) overlappen elkaar bij verschillende syndromen. Zo’n 35-70% van de mensen met CVS voldoen ook aan de criteria van fibromyalgie en 58-92% aan de criteria van PDS (Aaron, 2001).
Naast het gegeven dat we dus ook heel veel wél weten, gaat het feitelijk om de lichamelijke klacht. Het lijden van de persoon is wat centraal moet staan i.p.v. focussen op het onverklaarde deel zoals benadrukt wordt in SOLK. Daarom is besloten om Somatisch Onvoldoende verklaarde Lichamelijke Klachten (SOLK) te vervangen voor Aanhoudende Lichamelijke Klachten (ALK). We spreken van Aanhoudende Lichamelijke Klachten (ALK) wanneer klachten minstens enkele weken duren en het functioneren beperken of lijdensdruk veroorzaken. Het kan gaan om klachten in de context van een (adequaat behandelde) ziekte of klachten in de afwezigheid van een bekende ziekte (NALK, 2021).
Conclusie
De benaming is voor de cliënt en de omgeving waarschijnlijk beter te begrijpen en te aanvaarden. Dat is een hele winst. Daarnaast maakt het een einde aan de kunstmatige scheiding van somatisch bekend en onbekend, hoewel we daar in de praktijk natuurlijk nog wel rekening mee moeten houden. Door van SOLK naar ALK te gaan, erkennen we dat een klacht niet somatisch of psychologisch hoeft te zijn en het lichaam als geheel zien. Een lichaam dat reageert op bedreigingen en zich daarop aanpast.
Kamp jij met Aanhoudende Lichamelijke Klachten (ALK), of ken je iemand die hiermee worstelt? Vraag dan een gratis kennismakingsgesprek aan om te kijken wat ik kan betekenen.


 Wil jij ook weer controle krijgen over jouw klachten? Ik inspireer je graag met mijn blogs over vitaliteit.
Wil jij ook weer controle krijgen over jouw klachten? Ik inspireer je graag met mijn blogs over vitaliteit.



Mooie blog.
Dank je wel!